Die ToPanc Studie
Unterstützen Sie uns in unserem Bestreben, die Lebenserwartung von an Bauchspeicheldrüsenkrebs erkrankten Menschen zu steigern!
Unsere Forschungsfrage
Führt die vollständige Entfernung der Bauchspeicheldrüse für Menschen mit Krebs im Bauchspeicheldrüsenkopf zu einer höheren Lebenserwartung als die Teilentfernung der Bauchspeicheldrüse?
ToPanc - Höhere Lebenserwartung nach vollständiger oder teilweiser Bauchspeicheldrüsen-Entfernung?
Die Bauchspeicheldrüse, auch Pankreas genannt, hat zwei Hauptfunktionen: Die Produktion von Verdauungssaft und die Produktion von Insulin, die wichtigste Substanz in der Blutzuckerregulation.
Bei lokal begrenztem Krebs im Pankreaskopf wird heutzutage als Standard-Therapie eine Teilentfernung des Pankreas empfohlen. Durch Belassen des Pankreasschwanzes kann ein Teil der Funktion erhalten werden, allerdings treten häufig Komplikationen insbesondere am frisch genähten Pankreas auf. Das Austreten von Pankreassaft durch eine undichte Naht nennt man Fistel.
Alternativ zur Teilentfernung kann das Pankreas vollständig entfernt werden. Damit wird eine Fistel vermieden, allerdings verlieren Betroffene die gesamte Funktion des Pankreas, so dass sie anschliessend auf Medikamente wie zum Beispiel Insulin angewiesen ist.
Im Hinblick auf neueste Entwicklungen der Technik stehen chirurgische Teams immer häufiger vor der Frage: Rechtfertigen moderne Insulin-Behandlungsmethoden die vollständige Entfernung des Pankreas oder ist der Versuch, einen Teil des Pankreas trotz möglicher Komplikationen zu erhalten, auch heute noch sinnvoll? Die ToPanc Studie soll diese Frage beantworten.
News
01.10.2024
Ein wichtiger erster Schritt ist gemacht: Wir haben die ToPanc Studie mitsamt ausführlichem Studienprotokoll, Teilnehmenden-Informationen, Fragebögen und vielen weiteren Dokumenten bei der Ethikkommission Bern zur Bewilligung eingereicht!
Hintergrundinformationen zur Studie
Um Sie bestmöglich über unsere Studienziele aufzuklären, finden Sie hier Wissenswertes über die Bauchspeicheldrüse und über Krebs im Bauchspeicheldrüsenkopf. Ausserdem wird die Operationstechnik der Teil- und vollständigen Entfernung der Bauchspeicheldrüse sowie der Aufbau der ToPanc Studie erklärt.
Wozu dient die Bauchspeicheldrüse und kann man ohne sie leben?
Die Bauchspeicheldrüse, auch Pankreas genannt, hat zwei Hauptfunktionen: Die Produktion von Verdauungssaft mit sogenannten Enzymen zur Spaltung und Aufnahme der Nahrungsbestandteile und die Produktion von Insulin, der wichtigsten Substanz in der Blutzuckerregulation. Die Funktionen des Pankreas können heutzutage vollständig ersetzt werden.
Wozu dient die Bauchspeicheldrüse?
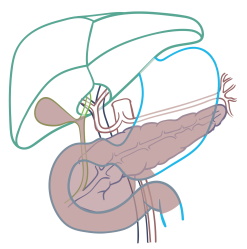
Die Bauchspeicheldrüse, auch Pankreas genannt, befindet sich in der Mitte des Oberbauches, eng verbunden mit Magen, Zwölffingerdarm und Gallenweg (siehe Abbildung). Sie besteht aus dem rechts gelegenen Kopf (A), dem Körper (B) und dem links gelegenen Schwanz (C) und hat zwei Hauptfunktionen: Die Produktion von Verdauungssaft mit sogenannten Enzymen zur Spaltung und Aufnahme von Nahrungsbestandteilen, sowie der Produktion von Insulin, der wichtigsten Substanz in der Blutzuckerregulation.
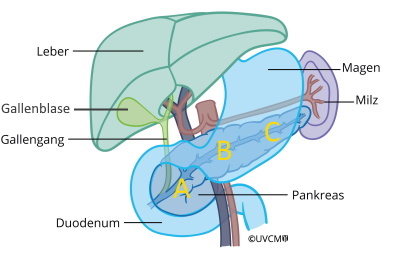
Das Pankreas befindet sich im Oberbauch und besteht aus Kopf (A), Körper (B) und Schwanz (C).
Kann man ohne Pankreas leben?
Ja, die Funktionen des Pankreas können heutzutage vollständig ersetzt werden. Die Verdauungsenzyme gibt es als synthetisch hergestellte Kapseln, die direkt zum Essen eingenommen werden. Zur Blutzuckerregulation ist Insulin erforderlich, ein Medikament, das entweder ins Unterhautfettgewebe gespritzt oder mittels Pumpe abgegeben wird (siehe "das künstliche Pankreas"). Ohne Pankreas ist man sogenannte(r) Insulin-Abhängige(r) Diabetiker(in).
Die Verdauungsenzyme werden vor allem im Pankreaskopf gebildet. Wird bei einem chirurgischen Eingriff der Pankreaskopf entfernt, ist anschliessend ein Ersatz dieser Verdauungsfunktion erforderlich. Das heisst, dass zu jeder Mahlzeit Verdauungsenzyme eingenommen werden müssen. Auch wenn der Pankreaskörper bei der Operation erhalten wird, kann eine Insulin-Abhängigkeit entstehen.
Entfernt man das ganze Pankreas, verliert man in jedem Falle die gesamte Funktion des Pankreas. Dies bedeutet, dass neben der Einnahme von Verdauungsenzymen auch eine Insulin-Behandlung für den Diabetes nötig ist.
Wissenswertes über den Einsatz von Verdauungsenzymen
Normalerweise produziert das Pankreas täglich 1 bis 2 Liter Verdauungsenzyme zur Aufspaltung der Nahrung in die einzelnen Bestandteile. Nur so kann der Körper im Dünndarm den Nahrungsbrei aufnehmen und zu Energie verarbeiten. Die Hauptproduktion dieser Enzyme findet im Pankreaskopf und -körper statt. Wird das Pankreas entfernt, muss die Produktion der Verdauungsenzyme durch Medikamente ersetzt werden - aber auch bei einer Teilentfernung des Pankreas ist dies sehr wahrscheinlich.
Manche Menschen haben auch ganz ohne Operation zu wenig Verdauungsenzyme, zum Beispiel nach mehreren schweren Entzündungen des Pankreas. Für einen Mangel an Verdauungsenzymen wurde das Medikament Creon entwickelt, das es in zwei verschiedenen Dosierungen gibt. Creon ersetzt die eigenen Verdauungsenzyme und wird direkt zu den Mahlzeiten eingenommen. So ist die Nahrungsaufnahme selbst nach vollständiger Pankreasentfernung gewährleistet. Bei nicht korrekter oder vergessener Einnahme von Creon kann es zu Verdauungsbeschwerden mit Bauchschmerzen, Blähungen, fettigem Stuhlgang (durch das nicht gespaltene Fett) und sogar Mangelernährung kommen. Deswegen ist es wichtig, dass Betroffene nach Teil- oder vollständiger Pankreasentfernung am Anfang Ernährungsberatung erhalten und direkte Ansprechpersonen für Fragen oder Probleme haben. Leider kann das Pankreas nicht nachwachsen - die Einnahme von Creon nach einer Pankreasentfernung bleibt deshalb lebenslanger Begleiter.
Wissenswertes über Insulin-abhängigen Diabetes
Viele Menschen entwickeln mit zunehmendem Alter eine diabetische Stoffwechsellage, das heisst, sie leiden unter einer Störung in der Blutzuckereinstellung. Anfangs besteht häufig noch eine genügende Insulinproduktion des Pankreas, weshalb mit Medikamenten in Tablettenform behandelt werden kann. Genügt die eigene Insulinproduktion nicht mehr, muss zusätzlich auch Insulin gegeben werden. Insulin wird entweder mit feinen Nadeln mehrmals täglich unter die Haut gespritzt oder in Form einer Insulinpumpe kontinuierlich abgegeben (das künstliche Pankreas). Wird das Pankreas vollständig entfernt, ist lebenslang Insulin für die Blutzuckerkontrolle nötig. Nach einer solchen Operation erlernen Betroffene, unterstützt durch Ernährungs- und Diabetes-Fachleute, den Umgang mit Blutzuckermessgeräten und Insulinabgabesystemen sowie eine diabetesgerechte Ernährung. Viele Studien konnten in den letzten Jahren zeigen, dass mit einem insulinabhängigen Diabetes eine gute Lebensqualität erreicht werden kann.
Das "künstliche Pankreas" - eine Revolution in der Diabetestherapie
Die medizinischen Entwicklungen der letzten Jahre haben die Behandlung eines Insulin-bedürftigen Diabetes deutlich erleichtert. Für die Blutzuckermessung, die früher mittels oberflächlichem Stich am Finger durchgeführt wurde, gibt es heute Sensoren, die automatisch und kontinuierlich den Blutzucker messen. Viele Menschen - auch nicht am Pankreas operierte Personen - tragen inzwischen solche kreisrunde, ca. 2 cm grosse Sensoren, meistens auf der Rückseite des Oberarmes. Daran gekoppelt gibt es inzwischen Insulinabgabe-Systeme, die Insulin ins Unterhautfettgewebe abgeben, ohne dass man sich stechen muss. Diese Pumpen nennt man auch “künstliches Pankreas” oder “künstliche Bauchspeicheldrüse”.
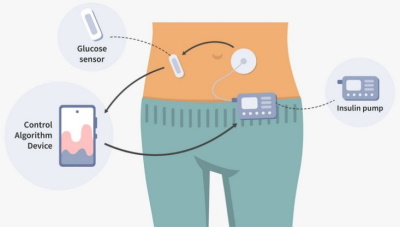
Moderne Insulinverabreichung mit geschlossenem Regelkreis.
Mehrere Studien haben bereits gezeigt, dass die Lebensqualität nach vollständiger Pankreasentfernung mittlerweile mit den Ergebnissen nach Pankreasteilentfernung vergleichbar ist.
Welche Heilungschancen bestehen nach der Diagnose "Krebs im Pankreaskopf"?
Krebs in der Bauchspeicheldrüse, auch Pankreas genannt, ist leider weltweit zunehmend, sodass wir diesem Thema immer häufiger begegnen. Heilungschancen bestehen dann, wenn sich der Tumor weder zu weit ausgebreitet noch gestreut hat.
Was passiert nach der Diagnose "Krebs im Pankreaskopf"?
Krebs in der Bauchspeicheldrüse, auch Pankreas genannt, ist leider weltweit zunehmend, sodass wir diesem Thema immer häufiger begegnen. Bestimmte Krebsarten im Bereich des Pankreaskopfes sind sehr aggressiv. Dazu gehören sogenannte Adenokarzinome des Pankreas (im Volksmund "Bauchspeicheldrüsenkrebs"), Cholangiokarzinome (Krebs des unteren Gallenweges) und Papillenkarzinome (Krebs im Bereich der Mündung des Gallenweges in den Zwölffingerdarm).
Heilungschancen bestehen dann, wenn der Tumor noch nicht gestreut hat, also keine Ableger (oder Metastasen) in zum Beispiel Leber oder Lunge zu finden sind. Dies wird durch verschiedene Untersuchungen ausgeschlossen. Ausserdem darf sich der Tumor im Pankreas noch nicht zu weit ausgebreitet haben, sodass er sicher entfernt werden kann. Wenn beides der Fall ist, ist durch die vollständige chirurgische Entfernung des Tumors und eine zusätzliche Chemotherapie Heilung möglich. Die Chemotherapie ist nötig, um zu verhindern, dass sich einzelne Krebszellen über den Blutkreislauf im Körper ausbreiten. Ob die Chemotherapie vor oder nach der Operation durchgeführt wird, muss anhand der Tumorlage individuell entschieden werden. Medizinischer Standard ist bei kleinen Tumoren ohne Kontakt zu grossen Blutgefässen die Operation und erst nachfolgend die Chemotherapie.
Wie funktioniert die chirurgische Tumorentfernung im Pankreaskopf?
Um lokal begrenzten Krebs im Bereich des Pankreaskopfes zu entfernen, muss das Pankreas teilweise oder ganz entfernt werden. Aufgrund der engen Nachbarschaft müssen hierzu neben dem Pankreaskopf auch der Zwölffingerdarm, die Gallenblase und der durch den Kopf verlaufende Gallenweg entfernt werden. Ausserdem werden so die umgebenden Lymphknoten entfernt, die oft bereits Krebszellen enthalten.
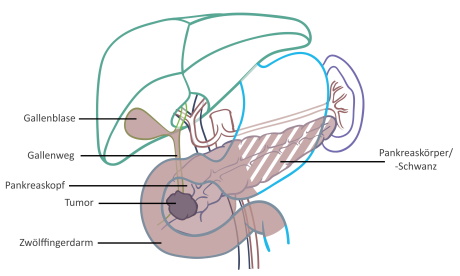
In braun gefärbte Organe müssen entfernt werden.
Bei der Teilentfernung bleiben Pankreaskörper und -Schwanz erhalten.
Anschliessend werden zwei, bzw. drei neue Verbindungen genäht, damit die Verdauung wieder gewährleistet ist: Bei der vollständigen Entfernung des Pankreas werden Gallenweg und Magenausgang, bei der Teilentfernung zusätzlich der restliche Pankreaskörper an eine hochgezogene Dünndarmschlinge genäht.
Weitere Informationen zu den verschiedenen Operationstechniken entnehmen Sie bitte den folgenden Unterpunkten.
Wie funktioniert die Teilentfernung des Pankreas?
Um lokal begrenzten Krebs im Bereich des Pankreaskopfes zu entfernen, ist die Teilentfernung des Pankreas weltweit chirurgischer Standard. Aufgrund der engen Nachbarschaft müssen hierzu neben dem Pankreaskopf auch der Zwölffingerdarm, die Gallenblase und der dort verlaufende Gallenweg entfernt werden.
Wie wird eine Pankreaskopfentfernung bei Krebs durchgeführt?
Tumore im Pankreaskopf dürfen nicht nur ausgeschnitten, sondern müssen mit dem ganzen Pankreaskopf, dem Zwölffingerdarm, der Gallenblase und dem durch den Kopf verlaufenden Gallenweg entfernt werden (auf der Abbildung in braun gefärbt). Ausserdem werden so die umgebenden Lymphknoten herausgenommen, die oft bereits Krebszellen enthalten. Anschliessend wird eine Dünndarmschlinge in den Bereich des ehemaligen Zwölffingerdarms positioniert. Es braucht drei neue Verbindungen, um die Verdauung wieder zu gewährleisten: Der restliche Pankreaskörper und -schwanz, der Gallenweg und der Magenausgang müssen an die hochgezogene Dünndarmschlinge genäht werden.
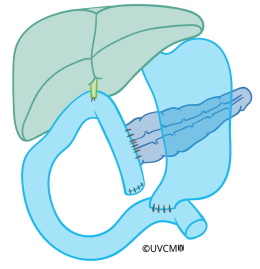
Während der Pankreaskopfentfernung werden alle in braun gefärbten Organe entfernt.
Das restliche Pankreas, der Gallengang und der Magen werden mittels einer Dünndarmschlinge neu verbunden.
Manchmal wird das Pankreas auch in die Rückseite des Magens genäht, sodass die Verdauungssäfte in den Magen statt in den Dünndarm fliessen. Diese Operation dauert etwa 6 Stunden. Je nach Voraussetzungen wie zum Beispiel Tumorgrösse und Voroperationen des Patienten/der Patientin kann die Operation mittels Bauchschnitt offen oder mit der Schlüssellochtechnik, sogenannt laparoskopisch oder robotisch, durchgeführt werden.
Welche Folgen werden bei dieser Operation erwartet?
In den Tagen nach der Operation müssen alle neuen Verbindungen heilen. Die Naht am Pankreas muss besonders beobachtet werden, da hier bei einer Heilungsstörung Pankreassaft in die Umgebung austreten kann. Das nennt man eine “Fistel”. Es gibt zwei Hauptrisikofaktoren für die Fistelbildung: Weiches Pankreasgewebe und ein schmaler Hauptgang mit einem Durchmesser ≤ 3mm. So eine Fistel kann häufig mit Antibiotika und einer Drainage (einem Schlauch, der den Pankreassaft über die Haut abtransportiert) behandelt werden. Selten muss wegen einer Fistel nochmals operiert werden.
Nach der Pankreaskopfentfernung ist praktisch immer der Ersatz der Verdauungsfunktion erforderlich. Das heisst, dass zu jeder Mahlzeit Verdauungsenzyme eingenommen werden müssen. Durch den Erhalt des Pankreaskörpers und -schwanzes ist man nach Entfernung des Pankreaskopfes aber nur in ca. 50% Insulin-bedürftiger Diabetiker.
Wie funktioniert die vollständige Entfernung des Pankreas?
Auch wenn Tumore im Pankreaskopf mittels vollständiger Bauchspeicheldrüsenentfernung herausoperiert werden, müssen neben dem gesamten Pankreas der Zwölffingerdarm, die Gallenblase und der dort verlaufende Gallenweg entfernt werden.
Wie wird eine vollständige Pankreasentfernung bei Krebs durchgeführt?
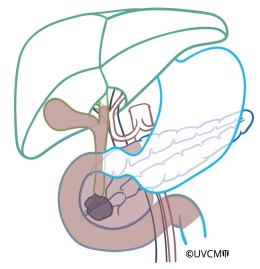
Wenn Tumore im Pankreaskopf mittels vollständiger Bauchspeicheldrüsenentfernung herausoperiert werden, müssen neben dem gesamten Pankreas auch der Zwölffingerdarm, die Gallenblase und der durch den Pankreaskopf verlaufende Gallenweg entfernt werden (auf der Abbildung in braun gefärbt). Auch hier werden die umgebenden Lymphknoten, in denen sich manchmal schon Krebszellen befinden, herausgenommen. Wegen der engen Nachbarschaft des Pankreasschwanzes zur Milz muss auch diese unter Umständen entfernt werden. Ohne Milz ist ein ganz normales Leben möglich. Allerdings besteht ein erhöhtes Risiko für Infektionen, weshalb nach der Operation eine Impfung gegen zwei bestimmte Bakterien und gegen das Grippevirus empfohlen werden. Ausserdem sollte in Sonderfällen wie Ferien im Ausland ein Notfallrezept für Antibiotika mitgeführt werden.
Nach der vollständigen Pankreasentfernung wird, wie bei der Teilentfernung, eine Dünndarmschlinge in den Bereich des ehemaligen Zwölffingerdarms positioniert. Es entfällt die Naht des restlichen Pankreas zum Dünndarm; es müssen nur noch der Gallengang und der Magen an eine Schlinge Dünndarm genäht werden. Diese beiden neuen Verbindungen heilen in der Regel gut.
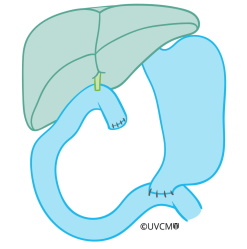
Während der vollständigen Pankreasentfernung werden alle in braun gefärbten Organe entfernt.
Der Gallengang und der Magen werden an die Dünndarmschlinge genäht.
Die vollständige Pankreasentfernung bietet Schutz vor einer Fistel - auf Kosten eines Insulin-bedürftigen Diabetes
Bei der vollständigen Entfernung entfällt die Naht des Pankreas zum Dünndarm. Es müssen nur noch der Gallengang und der Magen an eine Schlinge Dünndarm genäht werden. Wegen der engen Nachbarschaft des Pankreasschwanzes zur Milz muss manchmal auch die Milz entfernt werden. Momentan führen Chirurg:innen diese Operation vor allem dann durch, wenn zum Beispiel eine kritische Arterien- oder Venennaht notwendig wurde, und diese Naht durch eine Fistel einer grossen Gefahr für eine Blutung ausgesetzt. Die Operation selbst gehört zu den Standard-Operationen, die jede Pankreaschirurgin und jeder Pankreaschirurg beherrscht. Sie geht etwa gleich lang wie eine Pankreaskopfentfernung und hat ähnliche Risiken. Allerdings kann eine Fistel nicht mehr auftreten.
Welche Vor- und Nachteile haben die beiden Operationstechniken?
Während bei der Pankreaskopfentfernung ein Teil der Pankreasfunktion erhalten bleibt, bietet die totale Entfernung Schutz vor einer Fistel. Für beide Operationsarten ist wissenschaftlich nachgewiesen, dass sie zur Behandlung von Krebs im Pankreaskopf sicher und geeignet sind.
Pankreasteilentfernung
Bei der Pankreasteilentfernung bleiben Pankreaskörper und -schwanz erhalten. Die meisten Patienten brauchen zwar nach der Operation künstliche Verdauungsenzyme, die Insulinproduktion kann jedoch häufig durch den noch vorhanden Pankreasrest erhalten werden. Ein Problem an der Pankreasteilentfernung sind mögliche Komplikationen: Häufig entsteht eine undichte Naht beim Pankreas (roter Kreis), wodurch Pankreassaft in die direkte Umgebung ausfliesst. Dies nennt man eine «Fistel». Der Saft greift aufgrund seiner chemischen Eigenschaft das umliegende Gewebe an, so dass es zu Blutungen und Infekten kommen kann. Häufig müssen Antibiotika gegeben werden und manchmal muss wegen einer Fistel auch noch einmal operiert werden. Dies kann die Heilung und Erholung des Patienten behindern.
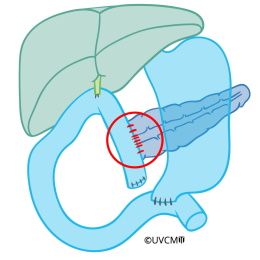
Die Verbindungsnaht zum restlichen Pankreaskörper kann zu einer Fistel führen.
Vollständige Pankreasentfernung
Bei der vollständigen Pankreasentfernung wird die Pankreas-Naht umgangen und die Bildung einer Fistel ist ausgeschlossen. Für beide Operationen, die Teil- und die vollständige Pankreasentfernung, ist wissenschaftlich nachgewiesen, dass sie zur Behandlung von Bauchspeicheldrüsenkrebs sicher und geeignet sind. Bislang wurde die vollständige Entfernung aber nur bei ausgedehnten Tumorsituationen oder schwer kranken Patienten einer Pankreasteilentfernung vorgezogen. Der Grund: Patienten verlieren die gesamte Funktion des Pankreas und vor allem die Diabetes-Einstellung hat in der Vergangenheit für eine schlechte Lebensqualität gesorgt. Durch die Weiterentwicklung der Technik beim Insulinmanagement (siehe “künstliches Pankreas”), hat sich diese Situation in den letzten 5-10 Jahren deutlich verbessert. In vielen Studien wurde inzwischen gezeigt, dass die Lebensqualität nach vollständiger Pankreasentfernung mit der Lebensqualität nach Pankreaskopfentfernung vergleichbar ist und keine Nachteile entstehen. Aus diesem Grund wird die Operation zunehmend häufiger angewandt.

Bei der vollständigen Pankreasentfernung entfällt die Naht zum restlichen Pankreas.
Im Wissen um diese technischen Entwicklungen stellen wir deswegen in unserer Studie die Frage:
Rechtfertigen moderne Insulin-Behandlungsmethoden die vollständige Entfernung des Pankreas oder ist der Versuch, einen Teil des Pankreas trotz möglicher Komplikationen zu erhalten, auch heute noch sinnvoll?
Informationen zum Studienaufbau
Um die Auswirkungen auf die Lebenserwartung nach einer Pankreaskopf- oder einer vollständigen Entfernung des Pankreas zu evaluieren, suchen wir Studienteilnehmende, die vor einer solchen Operation stehen.
Wie ist die ToPanc Studie aufgebaut?
Bevor eine Operationstechnik die bisherige Standard-Technik ersetzen kann und von Ärzt:innen routinemässig angewendet werden darf, muss untersucht werden, ob die neue Strategie im direkten Vergleich bessere Ergebnisse zeigt. Solche Forschung wird als "klinische Studie" bezeichnet. Um die höchste wissenschaftliche Evidenz für den Vergleich zweier Operationsmethoden zu schaffen (Evidenz bedeutet, dass ein nachgewiesener Zusammenhang auch wirklich vorliegt), werden in medizinischen Studien die Teilnehmenden zufällig einer Gruppe zugewiesen. Dies nennt man Randomisierung. Nur so können beide Gruppen objektiv analysiert werden.
In unserer ToPanc Studie wollen wir zwei für Krebs im Pankreaskopf etablierte Operationstechniken (Teil- und vollständige Pankreasentfernung) vergleichen und herausfinden, welche die besseren Ergebnisse in Bezug auf die Lebenserwartung zeigt.
In vielen Fällen kann ein Teil des Pankreas ohne grösseres Komplikationsrisiko erhalten und an den Dünndarm oder den Magen genäht werden. Es gibt aber auch Situationen, in denen eine solche Naht mit einem höheren Risiko für Komplikationen einhergeht. Genau diese Patientengruppe betrachten wir in unserer Studie und wollen herausfinden, ob hier die Teilentfernung weiter gerechtfertigt oder die vollständige Pankreasentfernung sinnvoller ist. Das Risiko der Pankreasnaht kann vor der Operation anhand der radiologischen Bilder (Computertomographie oder Magnetresonanztomographie) abgeschätzt werden. In Frage kommende Personen werden wir in der Sprechstunde über die Studie informieren und bei deren Zustimmung aufnehmen. Ob dann tatsächlich eine solche Naht mit hohem Risiko vorliegt, wird erst während der Operation durch das chirurgische Team endgültig bestimmt. Es kann also sein, dass Betroffene während der Operation die definitiven Kriterien doch nicht erfüllen und nicht an der Studie teilnehmen können. Sind alle Kriterien erfüllt, wird die oder der Teilnehmende zufällig in die Gruppe der Teilentfernung (Standard-Gruppe) oder die Gruppe der vollständigen Entfernung des Pankreas (Studien-Gruppe) eingeteilt. Die Operation wird entsprechend der chirurgischen Leitlinien durchgeführt. Direkt nach der Operation erfahren die Teilnehmenden, welches Verfahren angewandt wurde.
Nach der Operation werden viele Daten wie zum Beispiel die Länge des Spitalaufenthaltes, eventuelle Komplikationen und die Dauer bis zum Start der Chemotherapie ausgewertet. Zentrale Themen der Studie sind die Lebenserwartung und -qualität der Teilnehmenden. Für die Analyse der Lebensqualität bitten wir um das Ausfüllen eines Fragebogens einmal vor der Operation und anschliessend nach 6, 12 und 24 Monaten nach der Operation. Ein Beispiel eines solchen Fragebogens können Sie sich hier als pdf ansehen. Die ausgefüllten Fragebögen werden verschlüsselt in Bern gespeichert. Um möglichst vergleichbare Bedingungen zu schaffen, werden sowohl Behandelte der Standard- als auch der Studiengruppe eng durch Diabetes- und Ernährungsfachleute betreut. Über 2 Jahre werden die Teilnehmenden aktiv weiter betreut. Danach führen wir keine Kontaktaufnahmen mehr durch, sondern erhalten nur noch die Berichte der behandelnden Krebsspezialist:innen und Hausärzt:innen über den Verlauf.
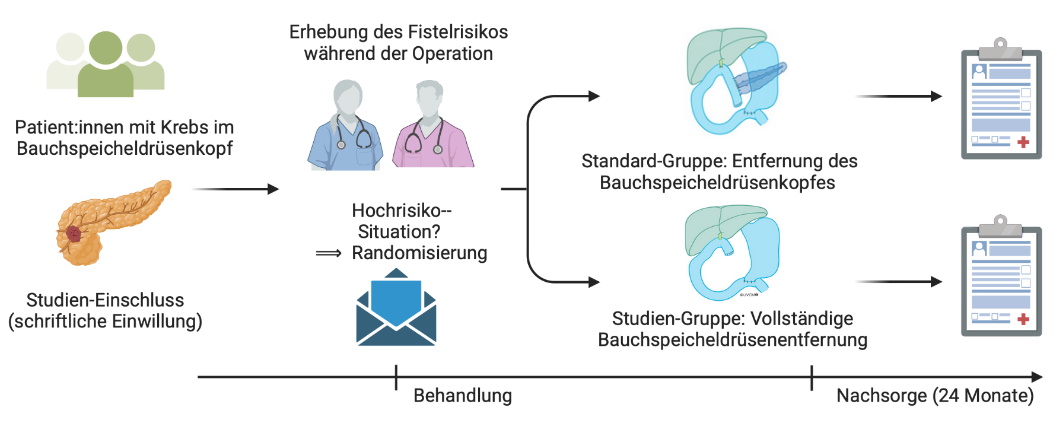
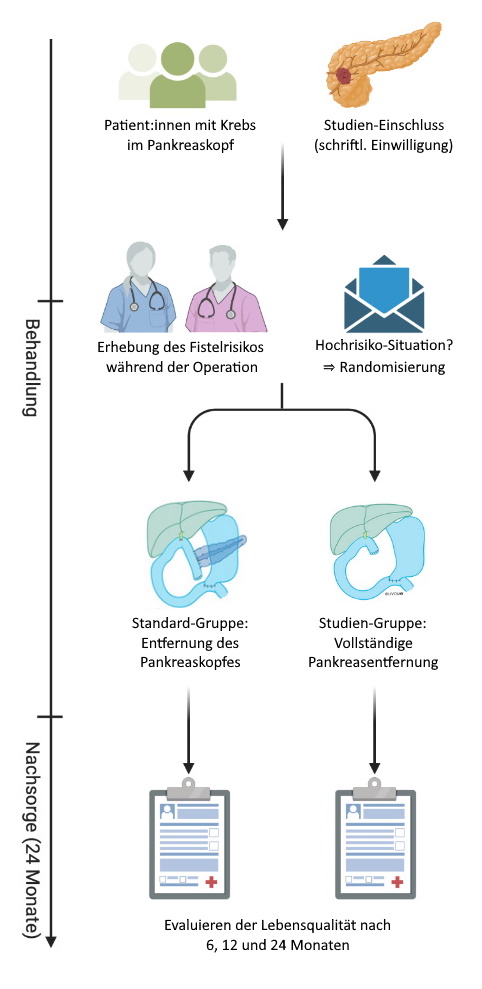
Ablauf der ToPanc Studie.
Die ToPanc Studie wird in mehreren spezialisierten Zentren in der ganzen Schweiz und in Deutschland durchgeführt. Die Ergebnisse werden gesammelt und durch das Team am Berner Universitätsspital ausgewertet. Dazu verschlüsseln wir die Daten. Sie werden ausschliesslich für die Studie und nur nach vorgängiger Einwilligung der Teilnehmenden verwendet. Erste Resultate können nach etwa 5 Jahren erwartet werden.
Teilnehmen
Wenn Sie, eine Angehörige oder ein Angehöriger die Einschlusskriterien erfüllen und teilnehmen oder mehr Information zur Studie erhalten möchten, nehmen Sie mit uns Kontakt auf!
Wer kann an der ToPanc Studie teilnehmen?
Es gibt folgende Einschluss- und Ausschluss-Kriterien:
Einschluss-Kriterien
- Das Mindestalter beträgt 18 Jahre.
- Es ist die chirurgische Entfernung eines bösartigen Tumors im Pankreaskopf geplant. Entweder ist der Krebs schon nachgewiesen oder es besteht der hochgradige Verdacht darauf. In Frage kommen Adenokarzinome des Pankreas (im Volksmund "Bauchspeicheldrüsenkrebs" genannt), Cholangiokarzinome (Krebs des Gallengangs) und Papillenkarzinome (Krebs der Mündung des Gallengangs).
- Es besteht der Verdacht auf eine risikoreiche Naht der Bauchspeicheldrüse (dies können Chirurg:innen in den CT- und MRI-Bildern erkennen, die vor der Operation angefertigt wurden).
Ausschluss-Kriterien
- Krebs des Zwölffingerdarms, sogenannte neuroendokrine Tumore und chronische Bauchspeicheldrüsenentzündung ("Pankreatitis")
- Medizinische Einschränkungen, die verhindern, dass die Studie und die Folgen einer Studienteilnahme verstanden werden
- Medizinische Einschränkungen, die verhindern, dass den Studienanforderungen nachgekommen werden kann (z.B. Fragebogen ausfüllen)
- Schwangerschaft
Welche zusätzlichen Aufgaben erwarten mich bei einer Teilnahme?
Sollten Sie mit der Teilnahme an der ToPanc Studie einverstanden sein, werden wir Sie während der Sprechstunde bitten, die Teilnehmenden-Information zu unterzeichnen und den ersten Fragebogen auszufüllen. Der Fragebogen enthält Fragen zu Ihrer Lebensqualität, Ihrer Leistungsfähigkeit und, falls dies auf Sie zutrifft, zu Ihrer Diabetesbelastung. Wir schätzen Ihren Zeitaufwand hierfür auf ca. 20-30 Minuten. Sollte im Rahmen der Sprechstunde eine Blutentnahme erfolgen, würde ein Röhrchen Blut für die Studie abgenommen.
Während Ihrer Operation beurteilt das chirurgische Team nochmals Ihr Risiko für eine Naht des Pankreas. Sollten Sie weiterhin in die Gruppe mit hohem Risiko fallen, werden Sie definitiv in die Studie eingeschlossen. Dem chirurgischen Team wird dann elektronisch übermittelt, welcher Gruppe Sie zugeteilt wurden (Standard- oder Studiengruppe) und behandelt Sie entsprechend mit Teil- oder vollständiger Entfernung des Pankreas. Direkt nach der Operation wird Ihnen mitgeteilt, welche Operationsstrategie durchgeführt wurde. Danach wird Ihre Behandlung wie üblich fortgeführt.
Die aktive Teilnahme an dieser Studie dauert für Sie insgesamt 2 Jahre. Dies umfasst die chirurgische Behandlungsphase mit Anbindung an Diabetes- und Ernährungsberatung sowie die onkologische (= Krebs-) Weiterbehandlung. Die Studienteilnahme bedingt KEINE zusätzlichen Termine mit Anwesenheitspflicht im Spital. Wir werden Sie nach 6, 12 und 24 Monaten nach der Operation nochmals um das Ausfüllen des Fragebogens bitten. Sie können individuell angeben, auf welche Art Sie den Fragebogen erhalten und ausfüllen möchten (Kontakt-Möglichkeiten: online, per Telefon, per E-Mail oder per Post). Weiter benötigte medizinische Angaben erhalten wir nach Ihrem Einverständnis automatisch über Ihr ärztliches Fachpersonal.
ToPanc Kontakt
Wenn Sie mehr Informationen zur Studie erhalten möchten, nehmen Sie gerne mit uns Kontakt auf! Sie können uns eine E-Mail an topanctrial@insel.ch senden oder das Kontaktformular benutzen.
Wir freuen uns auf Sie!
Teilnehmende Zentren
Die ToPanc Studie wird an mehreren Zentren in der Schweiz und in Deutschland durchgeführt.
Unser Team
Unser interdisziplinäres Team arbeitet gemeinsam am Erfolg der ToPanc Studie und freut sich über Ihr Interesse!
Team der Bauchchirurgie

Dr. med. Dr. phil.
Anna S. Wenning
Oberärztin
Initiatorin der Studie und primäre Kontaktperson

Prof. Dr. med.
Beat Gloor
Chefarzt

Dr. med. Dr. phil.
Stéphanie F. Perrodin
Oberärztin

Dr. med.
Nina Moser
Assistenzärztin
Team der Diabetologie, Endokrinologie und der Medizinischen Onkologie

Prof. Dr. med. Dr. phil.
Lia Bally
Leitende Ärztin

Prof. Dr. med.
Christoph Stettler
Klinikdirektor und Chefarzt

Prof. Dr. med.
Martin D. Berger
Leitender Arzt
Studienleitung aus dem Department für klinische Forschung

M. Sc.
Nadine S. Übersax
Studienmanagerin

Dipl. Diabetesberaterin
Friederike Baggash
Patientenexpertin

Johannes Wyss
Patientenexperte
Partnereinrichtungen
Wir bedanken uns bei unseren Partnern und Partnerinnen für die wertvolle Unterstützung!






